Maladie de Verneuil : quels sont les premiers symptômes ?
Par CROQ Bien-être
Publié le

La maladie de Verneuil, également connue sous le nom d'hidradénite suppurée, est une maladie chronique de la peau qui peut affecter considérablement la qualité de vie. Souvent méconnue, elle est parfois mal diagnostiquée, retardant ainsi une prise en charge adéquate. Cet article vous propose de découvrir les premiers symptômes de cette maladie, afin de mieux la comprendre et de réagir rapidement en cas de signes suspects.
Qu'est-ce que la maladie de Verneuil ?
La maladie de Verneuil est une affection inflammatoire chronique qui touche les follicules pileux et les glandes sudoripares apocrines, présentes dans certaines zones du corps, notamment les aisselles, l'aine, les fesses, et sous les seins. Cette maladie se manifeste par la formation de nodules douloureux, d'abcès, et de fistules, qui peuvent provoquer des cicatrices et des infections secondaires.
L'origine exacte de la maladie reste inconnue, mais on sait qu'elle implique des facteurs génétiques, hormonaux et immunitaires. Elle débute généralement à l'adolescence ou au début de l'âge adulte et touche plus fréquemment les femmes que les hommes.
Les premiers symptômes de la maladie de Verneuil
Identifier les premiers symptômes de la maladie de Verneuil est crucial pour obtenir un diagnostic précoce et commencer un traitement adapté. Voici les principaux signes avant-coureurs à surveiller :
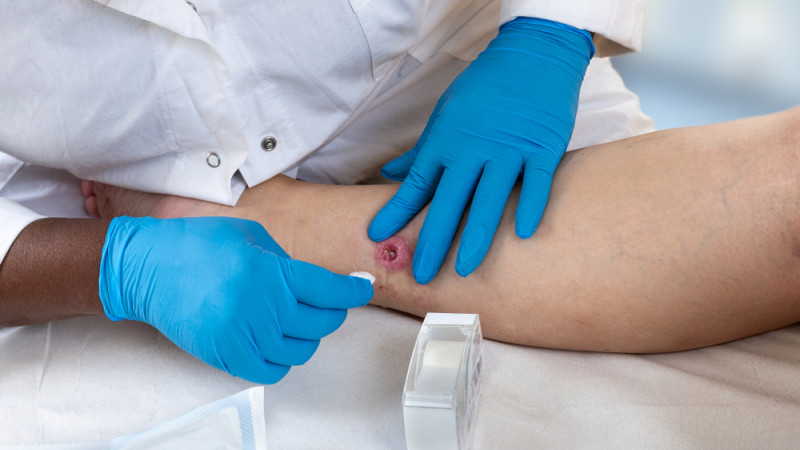
1. Nodules douloureux sous la peau
Le symptôme le plus courant et souvent le premier à apparaître est l'apparition de nodules sous-cutanés. Ces nodules, également appelés "bosses", sont souvent :
- Douloureux : La douleur est généralement présente dès l'apparition du nodule et peut s'intensifier à mesure que le nodule grossit.
- Profonds et fermes : Contrairement à un simple bouton, les nodules de la maladie de Verneuil se forment en profondeur sous la peau et sont fermes au toucher.
- Localisés dans les plis de la peau : Les zones les plus couramment touchées sont les aisselles, l'aine, les fesses, et sous les seins, c'est-à-dire des régions où la peau frotte ou transpire beaucoup.
Ces nodules peuvent persister plusieurs jours ou semaines et disparaître spontanément, souvent pour réapparaître plus tard.
2. Abcès récurrents
Au fur et à mesure que la maladie progresse, les nodules peuvent évoluer en abcès, qui sont des collections de pus sous la peau. Les caractéristiques des abcès dans la maladie de Verneuil incluent :
- Rougeur et chaleur : La peau au-dessus de l'abcès devient rouge et chaude au toucher, indiquant une inflammation.
- Douleur intense : Les abcès sont souvent très douloureux, en particulier lorsqu'ils sont volumineux ou enflammés.
- Tendance à la récidive : Un signe distinctif de la maladie de Verneuil est la récurrence des abcès dans les mêmes zones ou à proximité. Cela peut entraîner une aggravation des symptômes avec le temps.
3. Formation de fistules et de tunnels sous la peau
Au fil du temps, les abcès et les nodules peuvent se compliquer en formant des fistules, qui sont des canaux sous-cutanés reliant différentes zones infectées. Ces tunnels peuvent provoquer :
- Écoulement de pus : Les fistules peuvent drainer du pus, parfois de façon chronique, créant un écoulement persistant et malodorant.
- Saignements : Les fistules peuvent également provoquer des saignements lorsque la peau est irritée ou endommagée.
- Douleur chronique : La présence de ces tunnels sous la peau peut être extrêmement douloureuse, rendant les mouvements difficiles et gênants.
Les fistules sont souvent un signe que la maladie est à un stade avancé, et elles nécessitent une prise en charge médicale spécialisée.
4. Cicatrices et points noirs
Au fur et à mesure que la maladie progresse, les épisodes répétés d'inflammation, d'abcès et de fistules peuvent laisser des cicatrices. Les caractéristiques de ces cicatrices incluent :
- Cicatrices épaisses et fibreuses : Les zones touchées peuvent développer des cicatrices hypertrophiques ou des chéloïdes, qui sont épaisses et dures au toucher.
- Rétraction de la peau : La formation de cicatrices peut entraîner une rétraction ou une déformation de la peau, ce qui peut limiter la mobilité et causer une gêne.
- Présence de points noirs : Bien que moins fréquents, des points noirs, appelés comédons, peuvent apparaître dans les zones touchées, souvent près des cicatrices ou des nodules.
5. Symptômes systémiques
Bien que la maladie de Verneuil soit principalement une affection cutanée, elle peut également provoquer des symptômes systémiques, notamment :
- Fatigue : Les poussées de la maladie, en particulier celles accompagnées d'infections, peuvent entraîner une fatigue généralisée.
- Fièvre : Dans les cas graves, en particulier en présence d'infections secondaires, une fièvre peut se développer.
- Douleurs articulaires : Certaines personnes atteintes de la maladie de Verneuil signalent des douleurs articulaires, bien que cela ne soit pas un symptôme direct de la maladie.
Quand consulter un médecin ?
Il est important de consulter un médecin dès l'apparition des premiers symptômes. Si vous remarquez l'un des signes suivants, il est recommandé de consulter un professionnel de santé :
- Apparition de nodules douloureux dans les zones mentionnées, en particulier si ceux-ci sont récurrents.
- Formation d'abcès fréquents ou persistants.
- Développement de fistules ou de tunnels sous la peau.
- Présence de cicatrices ou de points noirs dans les zones touchées.
- Symptômes systémiques comme la fatigue ou la fièvre associés aux lésions cutanées.
Un diagnostic précoce permet de mieux gérer la maladie et de prévenir les complications. Un dermatologue est le spécialiste le plus qualifié pour diagnostiquer et traiter la maladie de Verneuil.
Diagnostic de la maladie de Verneuil
Le diagnostic de la maladie de Verneuil repose principalement sur l'examen clinique et les antécédents médicaux du patient. Les étapes diagnostiques incluent :
- Examen physique : Le médecin examinera les lésions cutanées, leur localisation, leur apparence et leur évolution dans le temps. Il cherchera également des signes de cicatrisation ou de fistules.
- Antécédents médicaux : Le médecin vous interrogera sur vos antécédents personnels et familiaux, car la maladie de Verneuil peut avoir une composante génétique. Il posera également des questions sur la fréquence des poussées et leur impact sur votre qualité de vie.
- Diagnostic différentiel : Il est essentiel d'exclure d'autres affections cutanées qui peuvent présenter des symptômes similaires, comme les infections cutanées, les furoncles récurrents, ou encore certaines maladies inflammatoires comme la maladie de Crohn.
- Imagerie : Dans certains cas, une échographie ou une IRM peut être utilisée pour évaluer l'étendue des lésions sous la peau et pour détecter la présence de fistules profondes.
Traitement des premiers symptômes de la maladie de Verneuil
Bien que la maladie de Verneuil soit chronique et sans traitement curatif définitif, il existe plusieurs options pour gérer les symptômes et améliorer la qualité de vie.
1. Traitements topiques et antibiotiques
Aux premiers stades de la maladie, des traitements topiques peuvent être prescrits :
- Antibiotiques topiques : Comme la clindamycine ou l'acide fusidique, pour prévenir les infections bactériennes secondaires.
- Crèmes antiseptiques : Pour réduire le risque d'infection dans les zones touchées.
Dans les cas d'infection avérée ou de poussées inflammatoires, des antibiotiques oraux peuvent être nécessaires.
2. Injections de corticostéroïdes
Pour les nodules particulièrement douloureux ou les abcès récalcitrants, des injections de corticostéroïdes directement dans les lésions peuvent être utilisées pour réduire l'inflammation et la douleur.
3. Chirurgie mineure
Dans certains cas, une intervention chirurgicale mineure peut être nécessaire pour drainer un abcès ou retirer un nodule profondément enfoui. Cette approche est généralement utilisée lorsque les traitements conservateurs ne parviennent pas à soulager les symptômes.
4. Traitements systémiques
Pour les formes plus avancées de la maladie, des traitements systémiques peuvent être envisagés :
- Immunosuppresseurs : Des médicaments comme l'infliximab ou l'adalimumab peuvent être utilisés pour moduler la réponse immunitaire et réduire l'inflammation.
- Rétinoïdes oraux : Utilisés pour réguler la kératinisation de la peau et prévenir l'obstruction des follicules pileux.
Prévention et gestion des poussées
Bien que la prévention totale des poussées soit difficile, certaines stratégies peuvent aider à réduire leur fréquence et leur gravité :
- Hygiène rigoureuse : Garder les zones touchées propres et sèches est essentiel pour prévenir les infections. L'utilisation de savons doux et non irritants est recommandée.
- Éviter les irritants : Évitez les vêtements serrés, synthétiques, et les produits de soins de la peau qui peuvent irriter les zones sensibles.
- Gestion du stress : Le stress peut aggraver la maladie, donc adopter des techniques de relaxation, comme le yoga ou la méditation, peut être bénéfique.
- Arrêt du tabac : Le tabagisme est un facteur de risque majeur pour la maladie de Verneuil. Arrêter de fumer peut réduire la fréquence et la gravité des poussées.
Tout savoir sur la maladie de Verneuil
Une vigilance nécessaire face aux premiers symptômes
La maladie de Verneuil est une affection chronique qui peut avoir un impact significatif sur la vie quotidienne, surtout si elle n'est pas diagnostiquée et traitée rapidement. En reconnaissant les premiers symptômes, tels que les nodules douloureux, les abcès récurrents, et les fistules, il est possible de consulter un professionnel de santé à temps pour une prise en charge appropriée.
Un diagnostic précoce et une gestion proactive des symptômes peuvent grandement améliorer la qualité de vie des personnes atteintes de la maladie de Verneuil. Si vous suspectez être affecté par cette maladie, n'hésitez pas à consulter un dermatologue pour obtenir un diagnostic et un plan de traitement personnalisé.
Questions fréquentes
La maladie de Verneuil est une maladie inflammatoire chronique qui touche les follicules pileux et les glandes sudoripares dans des zones comme les aisselles, l'aine, les fesses et sous les seins, provoquant nodules douloureux, abcès et fistules.
Les premiers symptômes incluent l'apparition de nodules sous-cutanés douloureux, fermes et localisés principalement dans les plis de la peau, souvent récurrents dans les zones comme l'aine ou les aisselles.
Le diagnostic repose sur l'examen médical des lésions, l'historique personnel et familial, et parfois des examens complémentaires comme l'échographie ou l'IRM pour détecter les fistules, afin d'exclure d'autres affections similaires.
Les options incluent des traitements topiques comme les antibiotiques et antiseptiques, des antibiotiques oraux en cas d'infection, des injections de corticostéroïdes pour réduire l'inflammation, et parfois une chirurgie mineure pour drainer les abcès.
Adopter une hygiène rigoureuse avec des savons doux, éviter les vêtements serrés et irritants, gérer le stress, et arrêter de fumer sont des stratégies clés pour réduire la fréquence et la gravité des poussées.
Les informations diffusées sur les articles, notamment celles relatives à la santé, au bien-être ou à la nutrition, sont fournies à titre indicatif et ne constituent en aucun cas un diagnostic, un traitement ou une prescription médicale. L'utilisateur est invité à consulter un médecin ou un professionnel de santé qualifié pour toute question relative à son état de santé.
Donnez-nous votre avis !
Envoyer mon avisMerci pour votre retour.